Cukrovka není skutečná nemoc, ale soubor chronických syndromů charakterizovaných především hyperglykemií a v důsledku nesprávné funkce pankreatických buněk odpovědných za produkci inzulínu a / nebo zvýšení inzulínové rezistence periferními tkáněmi (svaly, tukové tkáně). a jaterní tkáně).
Sekrece inzulinu se vyskytuje v endokrinním pankreatu a je svěřena β buňkám Langerhansových ostrůvků. Ve slinivce se také vylučují další důležité hormony, jako je glukagon z α buněk, somatostatin z 8 buněk a pankreatický polypeptid z PP buněk; tyto hormony se navzájem ovládají a také regulují uvolňování inzulínu.
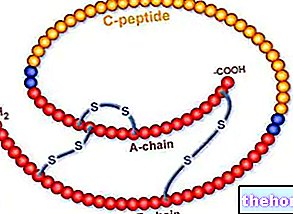
Syntéza inzulínu probíhá vícekrokovou cestou; nejprve je prekurzor preinzulinu vylučován p buňkami do hrubého endoplazmatického retikula; načež se preinzulín, skládající se ze tří polypptidových řetězců A, B a C, nejprve transformuje na proinzulín na úrovni Golgiho aparátu endopeptidázami, které oddělují jednotku C, a nakonec na inzulín (řetězový polypeptid A spojený disulfidovými můstky s polypeptidovým řetězcem B) asociovaným s peptidem G.
Sekrece inzulinu je regulována: orto a parasympatickým neurovegetativním systémem orto stimuluje sekreci a para ji inhibuje, z nutričních principů, z hormonů pankreatu, somatostatin inhibuje a stimuluje glukagon a z gastrointestinálních hormonů Obecně říkáme, že sekrece inzulinu je regulována hladinami glukózy v krvi, ve skutečnosti jsou všechny živiny, uhlohydráty, lipidy a bílkoviny schopné zvýšit hladinu cukru v krvi, a tudíž ovlivnit sekreci inzulínu.
Hlavní funkcí inzulinu je udržovat konstantní koncentraci glukózy v krvi prostřednictvím různých metabolických zařízení: transformace glukózy na glykogen (energetická rezerva) v játrech, ukládání přebytečné glukózy na triglyceridy v tukové tkáni; zvýšení periferního příjmu glukózy buňkami pro energetické účely; zvýšení příjmu aminokyselin na buněčné úrovni, zejména ve svalech, kde jsou směrovány do produkce proteinů. Když je sekrece inzulínu inhibována, je upřednostňována degradace glykogenu, proteinů a triglyceridů, aby se uvolnila jednoduchá glukóza, volné aminokyseliny a mastné kyseliny. Důležitost inzulínu spočívá právě v jeho regulačních vlastnostech na energetických zdrojích; tyto jsou akumulovány ve formě rezerv, pokud jsou nadbytečné, nebo jsou spotřebovány v případě potřeby.
Inzulin plní svou funkci interakcí s metabotropním receptorem tyrosinkinázy. Jedná se o monomer, který prochází buněčnou membránou s „vnějším koncem, který funguje jako vazebné místo, a“ intracelulárním koncem, který vykazuje kinázovou funkci. Fosforylace křížení dvou receptorové monomery umožňují aktivaci obou receptorů a následné fosforylační reakce, které vedou ke všem výše uvedeným metabolickým reakcím, charakterizovaným jejich pomalým vývojem.
Diabetes tedy nemění pouze krevní cukr, ale také metabolismus bílkovin a lipidů; diabetes navíc zvyšuje riziko vzniku kardiovaskulárních chorob, zejména retinopatií, glomerulopatií a neuropatií, v důsledku zesílení cévní stěny a nedostatečného krevního oběhu.
Cukrovka je rozšířené onemocnění, zejména v takzvaných sociálních zemích, kde některé rizikové faktory, jako je obezita a sedavý způsob života, upřednostňují její nástup. Cukrovku lze rozlišit na různé typy syndromů; nejdůležitější jsou:
- the primární nebo spontánní diabetes představuje nejběžnější, podle pořadí je rozdělena na diabetes 1. typu a diabetes 2. typu;
- the sekundární diabetes, vyplývající z onemocnění souvisejících s pankreasem nebo intenzivní farmakologické léčby založené na glukokortikoidech;
- těhotenská cukrovka.
Diabetes 1. typu nebo diabetes závislý na inzulínu charakterizuje pacienty s úplným nedostatkem inzulínu a zcela degenerovanými β buňkami. Někdy to může být způsobeno nesprávnými autoimunitními reakcemi proti β buňkám pankreatu, nebo častěji je to způsobeno přítomností obezity, environmentálních a dědičných faktorů; v tomto případě se nazývá idiopatický diabetes. Tento typ diabetu vzniká velmi brzy, dokonce i v dětství. Terapie na bázi inzulinu je jedinečná a nelze ji odstranit po celou dobu života.
Diabetes typu 2 nebo diabetes nezávislý na inzulínu na druhé straně charakterizuje pacienty, kteří si zachovávají určitou funkčnost β buněk (i když nejsou dostatečné k udržení stabilní hladiny glukózy v krvi), ale mají špatnou citlivost periferních tkání na inzulín. Typologie není imunitní, ale multifaktoriální, založené na behaviorálních, dědičných a environmentálních prvcích. Na rozdíl od prvního typu tato forma diabetu nejčastěji vzniká ve stáří, proto je také známá jako stařecká cukrovka.
Nejdůležitější změny způsobené diabetem se týkají některých důležitých katabolických reakcí, na rozdíl od anabolických, zprostředkovaných inzulínem: hyperglykémie způsobená sníženým příjmem glukózy na periferii, intenzivnější jaterní glukoneogeneze a snížení zásob glykogenu; „zvýšená degradace proteinů a snížená kapacita absorpce aminokyselin buňkami;“ zvýšená degradace lipidů s následnou tvorbou glycerolu, používaného jako substrát pro tvorbu nové glukózy a mastných kyselin (ty druhé nesou k tvorbě ketolátek, které se hromadí za vzniku metabolické acidózy).
Další články na téma "Diabetes, typy diabetu, příčiny a důsledky diabetu"
- Zácpa: Laxativa a léky proti zácpě
- Inzulin v léčbě diabetu