Wegenerova granulomatóza je příkladem vaskulitidy, která narušuje integritu postižených cév a ovlivňuje orgány těla zásobované stejnými cévami.
Zpočátku onemocnění postihuje horní dýchací cesty; následně se rozšiřuje do nižších a v ještě pokročilejší fázi se dostává do orgánů, jako jsou ledviny, srdce, uši a kůže.
Bez včasné diagnostiky a včasné léčby Wegenerova granulomatóza vážně ohrožuje zdraví pacienta, což během několika let vede k úmrtí.
Naštěstí dnes existují různé terapie, většinou farmakologického typu, které umožňují uspokojivou kontrolu nemoci.
zmenšuje se a orgány těla (přímo spojené s postiženými cévami) již nejsou řádně zásobovány.
Wegenerova granulomatóza obvykle postihuje ledviny, plíce a horní a dolní dýchací cesty, ale není vyloučeno, že může mít následky i jinde.
Bez adekvátní terapeutické léčby nebo v případě pozdní diagnózy může mít Wegenerova granulomatóza také fatální následky, zvláště pokud jsou postiženy ledviny.
Co je Wegenerova granulomatóza: je to vaskulitida
Když mluvíme o vaskulitidě, mluvíme o „zánětu krevních cév, arteriálních a / nebo žilních.
Wegenerovu granulomatózu je třeba považovat za vaskulitidu, protože postihuje arteriální a žilní cévy středního a malého kalibru, jakož i určité kapilární systémy.
Wegenerova granulomatóza: proč se tomu tak říká?
Termín "granulomatóza" pochází ze skutečnosti, že onemocnění je charakterizováno tvorbou granulomů.
Granulomy jsou proliferace pojivové tkáně, ohraničené a nodulární; jejich původ se může lišit situaci od situace: v případě Wegenerovy granulomatózy je přítomnost granulomů jistě důsledkem zánětlivého stavu charakteristického pro toto onemocnění.
Termín „Wegener“ naopak má na svědomí první lékař, který nemoc popsal: Friedrich Wegener.
Wegenerova granulomatóza nebo granulomatóza s polyangiitidou
Wegenerova granulomatóza je také známá jako granulomatóza s polyangiitidou, kde termín „polyangiitida“ označuje zánětlivý proces, který zahrnuje mnohočetné krevní nebo lymfatické cévní struktury.
Epidemiologie Wegenerova granulomatóza: jak je to běžné?
V Evropě je roční výskyt Wegenerovy granulomatózy 10–20 případů na milion lidí.
Wegenerova granulomatóza nemá žádné genderové preference, ale zdá se, že upřednostňuje jedince evropského (kavkazského) původu z dosud neznámého důvodu.
Nemoc může vzniknout v jakémkoli věku, ale podle některých epidemiologických údajů je častější u osob ve věku 40 až 60 let.
jsou tyto patologie charakterizované přehnanou a nesprávnou reakcí imunitního systému: u jedinců, kteří jsou postiženi, ve skutečnosti prvky, které by měly působit výhradně jako imunitní obrana organismu, rozpoznávat jako cizí tkáně a / nebo orgány lidského těla a napadat poškodit je.
Wegenerova granulomatóza: Genetika a faktory životního prostředí
Podle některých teorií (ale jsou zapotřebí další studie) by souběžná přítomnost určitých genetických a environmentálních faktorů byla zodpovědná za nesprávnou imunitní reakci zodpovědnou za Wegenerovu granulomatózu.
Vědecké studie ve skutečnosti ukázaly, že velký počet pacientů má:
- Abnormality v genech, jako CTLA-4, PTPN22, DPB1 a FCGR3B;
- Předchozí historie bakteriálních infekcí z Staphylococcus aureus.
Wegenerova granulomatóza: patofyziologie
Hypotéza, podle které by Wegenerova granulomatóza byla autoimunitním onemocněním, je v zásadě dána nálezem významného množství ANCA (tj. Protilátek proti cytoplazmatickým neutrofilům) v krvi pacientů s výše uvedenou patologií.
U subjektů postižených Wegenerovou granulomatózou se zdá, že ANCA reagují s proteinázou 3 přítomnou v neutrofilních granulocytech; in vitro„interakce mezi ANCA a proteinázou 3 byla prokázána ve prospěch adheze neutrofilních granulocytů k cévnímu endotelu a jejich degranulaci s následným poškozením stejného endotelu.
Další informace: ANCA: Co jsou zač? Wegenerova granulomatóza se může objevit náhle nebo může trvat několik měsíců; každý pacient tedy představuje případ sám o sobě.
První orgány a části těla, které platí za cévní následky onemocnění, jsou horní dýchací cesty (nos, ústa, dutiny a uši), dolní dýchací cesty (hrtan, průdušnice a průdušky) a plíce.
Wegenerova granulomatóza se na těchto místech může rozšířit do jiných cévních sítí a postihnout základní orgány, jako jsou ledviny.
Jak se Wegenerova granulomatóza projevuje: Příznaky

U pacienta s Wegenerovou granulomatózou se obvykle vyskytují příznaky jako:
- Konstantní výtok z nosu s přítomností hnisu;
- Krvácení z nosu (epistaxe);
- Zánět dutin;
- Anatomická úprava nosu (sedlový nos);
- Infekce uší
- Kašel s krvácením nebo bez krvácení (hemoptýza);
- Bolest na hrudi
- Dušnost;
- Generalizovaná malátnost;
- Hubnutí bez důvodu
- Bolest a otok kloubů
- Krev v moči (hematurie)
- Podráždění kůže;
- Zarudnutí, pálení a bolest očí v důsledku skleritidy, episkleritidy a / nebo konjunktivitidy;
- Horečka.
Wegenerova granulomatóza: kdy navštívit lékaře?
Známky, které je třeba vzít v úvahu a které by mohly naznačovat přítomnost Wegenerovy granulomatózy, jsou:
- Trvání rýmy (i po několika protidrogových kúrách);
- Epistaxe;
- Hemoptýza.
Přítomnost těchto tří klinických projevů by měla člověka přimět okamžitě kontaktovat ošetřujícího lékaře.
Wegenerova granulomatóza: Komplikace
Wegenerova granulomatóza má za následek komplikace, když se zánět, který způsobuje, masivně rozšiřuje do orgánů, jako jsou ledviny, oči, uši, mícha, srdce a / nebo kůže.
Za takových okolností může onemocnění ve skutečnosti způsobit:
- Ztráta sluchu Když zánět dosáhne cév středního ucha, dojde k více či méně podstatné ztrátě sluchu.
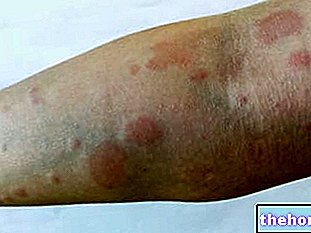
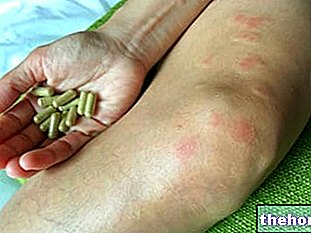
- Kožní vaskulitida a další stopy na kůži. Kožní vaskulitida je charakterizována červenými skvrnami na kůži; navíc se může objevit purpura a podkožní uzlíky, obvykle v lokti.
- Srdeční záchvat (infarkt myokardu). Je to potenciální důsledek toho, když se zánět dostane do koronárních tepen, tj. Cév zodpovědných za zásobování okysličené krve srdečním svalem (myokardem).
Zánět koronárních cév ovlivňuje přívod krve do myokardu; bez správného přísunu kyslíku se myokard nejprve dostává do stavu utrpení a následně podléhá nekróze; nekróza více či méně rozsáhlých oblastí myokardu ohrožuje srdeční aktivitu s potenciálně smrtelným následkem pro pacienta.
Typickými příznaky infarktu jsou bolest na hrudi, sípání, silné pocení a pálení žáhy. - Poškození ledvin a následné selhání ledvin. Ledviny, zbavené dostatečného přísunu okysličené krve, začínají trpět postupným poškozením a přestávají správně fungovat.
Změna funkce ledvin způsobuje hromadění těchto toxických látek pro organismus, který se za normálních podmínek renální systém stará o filtrování a vylučování.
Konečným stadiem tohoto pomalého a často asymptomatického časného stadia je selhání ledvin, charakterizované těžkou uremií (tj. Vysokou hladinou dusíkatých látek v krvi).
Selhání ledvin je hlavní příčinou úmrtí osob trpících Wegenerovou granulomatózou. - Anémie. Může se vyvíjet v průběhu času; je postiženo mnoho pacientů s Wegenerovou granulomatózou.
- Trombóza hlubokých žil a plicní embolie. Jsou potenciálními důsledky, když se nemoc dostane do plic.
- Senzorická neuropatie a mnohočetná mononeuritida. Vyskytují se, když onemocnění ovlivňuje nervový systém.
Anamnéza a fyzikální vyšetření
Fyzikální vyšetření a anamnéza spočívají v hodnocení symptomů a v kritické studii zdravotního stavu pacienta.
Jsou důležité pro účely diferenciální diagnostiky.
Příznaky a charakteristické znaky hodnocené při fyzickém vyšetření:
- Rýma a krvácení z nosu;
- Ušní infekce
- Zánět dutin;
- Hemoptýza;
- Bolest na hrudi.
Krevní testy
Krevní testy užitečné pro detekci Wegenerovy granulomatózy jsou:
- Detekce anti-neutrofilních cytoplazmatických protilátek (ANCA). Je to test omezené spolehlivosti, protože ne všichni pacienti s Wegenerovou granulomatózou mají v krvi ANCA.
- Test sedimentace erytrocytů. Vyhodnoťte rychlost, s jakou se červené krvinky usazují na dně zkumavky, která je obsahuje; čím rychlejší je sedimentace, tím je pravděpodobnější, že dojde k „zánětu“.
Tento test není 100% spolehlivý, protože mnoho dalších zánětlivých onemocnění způsobuje stejné reakce. - C-reaktivní protein. Je to indikátor jakéhokoli pokračujícího zánětu; ze stejného důvodu jako test sedimentace erytrocytů nestačí vyvodit pevné závěry.
- Test na anémii. Není 100% spolehlivý, protože ne všichni Wegenerovi granulomatóza trpí anémií.
- Hladiny kreatininu. Používá se k hodnocení funkce ledvin. Pokud nemoc zasáhla ledviny, je to platný test; jinak by to mohlo vést k nesprávným závěrům.
Testy moči
Testy moči poskytují informace o zdraví ledvin.
U jedinců s Wegenerovou granulomatózou, kde se nemoc rozšířila do ledvin, testy moči ukazují hematurii (krev v moči) a proteinurii (bílkovina v moči), dva nálezy svědčící pro poškození ledvin.
Diagnostika obrázků
Zobrazovací vyšetření zahrnuje klasické rentgenové snímky, CT vyšetření a / nebo MRI.
Předmětem těchto vyšetřování jsou orgány, ve kterých se mohla rozšířit podezřelá Wegenerova granulomatóza (také na základě testů krve a moči).
Diagnostické zobrazování je velmi důležité, protože kromě pomoci při diagnostice nám také umožňuje pochopit závažnost současného stavu.
Mezi různými diagnostickými zobrazovacími postupy je rentgen hrudníku zvláště pozoruhodný svým významem při identifikaci plicních anomálií.
Biopsie
Biopsie je nejspolehlivějším vyšetřením pro diagnostické potvrzení.
Provádí se v lokální anestezii, zahrnuje odebrání vzorku buněk z orgánů, které vykazovaly abnormality v předchozích testech, a jeho následnou analýzu v laboratoři.
Pokud laboratorní analýzy prokáží přítomnost granulomů a / nebo známek vaskulitidy, je diagnóza Wegenerovy granulomatózy jednoznačná.
Původ tkání pro biopsii:
- Nosní a paranasální dutiny;
- Horní a dolní dýchací cesty;
- Plíce;
- Kůže;
- Ledviny.
Kortikosteroidy pro Wegenerovu granulomatózu
Kortikosteroidy, indikované na začátku terapeutického procesu ke kontrole akutní fáze onemocnění, jsou silné protizánětlivé látky, schopné snižovat zánět.
Tyto léky mohou způsobit řadu vedlejších účinků a to vysvětluje, proč jsou podávány v nejnižší účinné dávce.
U pacientů s Wegenerovou granulomatózou je nejčastěji používaným kortikosteroidem prednison.
Imunosupresiva pro Wegenerovu granulomatózu
Imunosupresiva, indikovaná v sekundární fázi terapeutického procesu k udržení stavu pod kontrolou, snižují zánět působením na imunitní obranu, která u pacienta s Wegenerovou granulomatózou působí nesprávně a způsobuje vážné poškození organismu.
Mezi imunosupresivy používanými v přítomnosti Wegenerovy granulomatózy jsou uvedeny následující: cyklofosfamid, azathioprin a methotrexát.
Užívání imunosupresiv vystavuje pacienta vyššímu riziku přenosu infekcí.
Rituximab pro Wegenerovu granulomatózu
Rituximab je monoklonální protilátka, která redukuje B lymfocyty, buňky imunitního systému zapojené do zánětu.
Rituximab, schválený FDA jako lék k léčbě Wegenerovy granulomatózy, lze použít v akutní fázi onemocnění v kombinaci s kortikosteroidy.
Wegenerovy léky na granulomatózu: Co dělat proti vedlejším účinkům?
Výše uvedené léky mají několik vedlejších účinků, zejména pokud jsou užívány po dlouhou dobu (jako v případě pacientů s Wegenerovou granulomatózou).
Pro kontrolu těchto nežádoucích účinků lékař obecně uvádí:
- Sulfamethoxazol spojený s trimethoprimem, k prevenci infekcí postihujících plíce.
- Bisfosfonátové léky, doplňky vápníku a vitaminu D ke snížení nebo prevenci osteoporózy.
- Kyselina listová, k prevenci účinků léčby methotrexátem.
Wegenerova granulomatóza: další terapie
Některé okolnosti, jako pozdní diagnostika onemocnění nebo zanedbání léčby, mohou vyžadovat plazmaferézu a chirurgický zákrok.
Výměna plazmy za Wegenerovu granulomatózu
Plasmaferéza je poměrně komplikovaný postup, který se provádí na krvi pacienta.
Tato terapie se praktikuje nejen v případě Wegenerovy granulomatózy, ale také při výskytu autoimunitních onemocnění, jako je systémový lupus erythematosus.
Chirurgie pro Wegenerovu granulomatózu
Chirurgie může naopak zahrnovat transplantaci ledvin, kdy jsou ledviny nenávratně poškozeny, nebo intervence k řešení komplikací v dýchacích cestách nebo problémů ve středním uchu.
Wegenerova granulomatóza: Periodické kontroly
Pacient s Wegenerovou granulomatózou musí podstoupit pravidelné kontroly ošetřujícího lékaře jak během léčby, tak na konci léčby: během léčby, aby se objasnilo, zda terapie fungují a kdy je zastavit; na konci terapeutického kurzu neprodleně identifikovat jakékoli relapsy.












.jpg)






.jpg)

-cos-cause-e-disturbi-associati.jpg)
