Všeobecnost
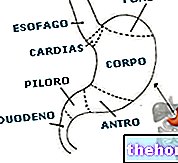
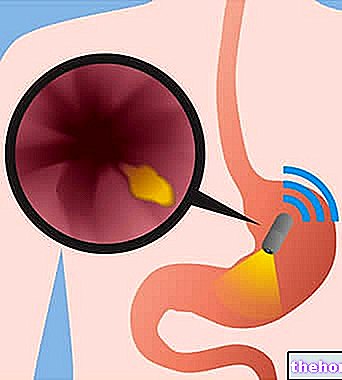
Gastroskopie je diagnostický test, který umožňuje vizuální průzkum horního trávicího traktu (jícen, žaludek a duodenum), aby se vyloučily nebo zvýraznily podezřelé funkční změny nebo nemoci; z tohoto důvodu mluvíme správněji o jícnově-gastroduodenoskopii (EGD) .

V posledních letech je tradiční gastroskopická technika lemována takzvanou „trans-nasální gastroskopií“, ve které je přístup k horním traktům trávicího systému pomocí ještě tenčího endoskopu zavedeného nosem.
Indikace
Proč se to dělá?
Gastroskopie se provádí, pokud existuje podezření na patologii v jícnu, žaludku nebo dvanáctníku, například za účelem vyšetření určitých příznaků, jako je krvácení (hemateméza = emise krve z úst, meléna = emise tmavé a dehtové stolice), anemická obrázky, bolest, retrosternální pálení, nevolnost a potíže s polykáním (dysfagie).
Mezi hlavní a nejběžnější léze zjištěné při gastroskopii si pamatujeme: ezofagitidu, Barrettův jícen, komplikace související s cirhózou jater a portální hypertenzí (jícnové varixy), novotvary jícnu, gastritidu, žaludeční vřed, novotvary žaludku a duodenální vřed.
Jindy se gastroskopie provádí za účelem sledování vývoje již diagnostikovaného onemocnění, terapeutické účinnosti nebo provádění endoskopických ošetření; lékař například může natáhnout oblasti postižené stenózou (zúžení jícnu), odstranit polypy (obecně nezhoubné výrůstky) nebo cizí tělesa omylem požitá, zastavit krvácení, aplikovat léky nebo umístit terapeutické pomůcky, aniž by zapomněl na možnost odběru vzorků tkání (biopsie) hledat infekce (Helicobacter pylori), pro ověření dobrého fungování střeva a pro diagnostiku abnormálně vypadajících tkání, které mohou odhalit patologie, jako je celiakie a přednádorové nebo nádorové léze.
Příprava
Jak se připravujete na zkoušku?
Absence jídla v horních cestách trávicího systému zaručuje lepší vizualizaci a přesnost diagnostiky. Z tohoto důvodu je vhodné nalačno vyhýbat se požití jídla nebo nápojů alespoň 6–8 hodin před vyšetřením; poslední jídlo před gastroskopií musí být v každém případě lehké a snadno stravitelné (viz v tomto ohledu článek o trávení potravin Pokud se gastroskopie provádí odpoledne, je povolena lehká snídaně na základě čaje a sucharů nebo tyčinek do 7.00 hod. Před vyšetřením se doporučuje nekouřit.
Obecně není nutné pozastavit příjem žádných léků, které jsou užívány jako běžná terapie; v tomto ohledu se prosím podívejte na lékařské indikace, vzhledem k tomu, že například může být nutné upravit nebo případně pozastavit terapie orálními antikoagulancia (kumadin, sintrom), protidestičková léčiva (aspirinette, ticlopidin nebo podobné) nebo protizánětlivé / léky proti bolesti (aspirin a podobně) .Před vyšetřením by se neměly užívat antacida (jako je maalox) nebo dřevěné uhlí.
Dalšími stavy, které mohou vyžadovat zvláštní opatření s ohledem na „jícen-gastroduodenoskopii, jsou valvulární srdeční onemocnění, přítomnost kardiostimulátorů, imunosuprese a diabetes (s úpravou příjmu perorálních hypoglykemických léků a inzulínu před“ vyšetřením).
V den gastroskopie je nutné přinést na kliniku zdravotní dokumenty (doporučení, zdravotní průkaz atd.) A jakoukoli klinickou dokumentaci (krevní testy, předchozí endoskopické nálezy, radiologické zprávy atd.).
Bezprostředně před vyšetřením je pacient informován o postupech provádění gastroskopie a o rizicích tohoto vyšetřování a požádá o souhlas s provedením vyšetření. Během pohovoru se pacient postará o informování lékaře nebo zdravotnického pracovníka. probíhající léčebné terapie, alergie a nežádoucí reakce na léky, předchozí onemocnění a jakákoli endoskopická vyšetření, kterým již byl podroben. Žena v plodném věku musí také varovat před jakýmkoli nebo předpokládaným těhotenstvím.
Jak se to dělá?
Aby bylo vyšetřování úspěšné, měl by pacient zůstat co nejvíce uvolněný. Obecně je pozván, aby si po anestezii ústní dutiny sprejem nebo bonbónem v ústech lehl na levou stranu; oba mohou dát pocit hořké chuti, ale jsou důležité pro znecitlivění hrdla a útlum dávicího reflexu.
Před vyšetřením je nutné sundat všechny snímatelné zubní náhrady (zubní náhrady), stejně jako brýle, přičemž k monitorování životně důležitých parametrů (krevní tlak, srdeční frekvence) budou použity elektrody a náramek. Mezi zuby, chránit je a zabránit pokousání endoskopu.
Ve většině případů je pacient podroben obecné sedaci intravenózní injekcí léků, aby byla gastroskopie pohodlnější a zvýšila se spolupráce pacienta. Při eliminaci úzkosti nebo alespoň jejím výrazném zmírnění tyto léky zcela nespí pacient, který zůstává schopen reagovat na hmatové podněty a spolupracovat s verbálními povely. Nezřídka, kvůli účinku léku, pacient zapomene na zážitek nebo si alespoň zachová pouze vybledlou paměť.
Celková anestezie se používá velmi zřídka. Pokud to pacient upřednostňuje, lze provést také jícen-gastroduodenoskopii (EGD) bez sedace.
Vyšetření začíná zavedením gastroskopu do ústní dutiny, který je poté nucen s extrémní opatrností sestoupit podél jícnu, až do žaludku a dvanáctníku. Na žaludeční úrovni bude nástrojem zaveden vzduch, aby se natáhněte stěny a získejte na ně lepší pohled; uvnitř má gastroskop kanály, které vám v případě potřeby umožňují procházet speciálními mikro-nástroji, vodou nebo vzduchem.
Na obrazovce se objeví velmi ostrý barevný obraz s vysokým rozlišením vnitřku žaludku a schopností ukládat momentky a videa.
A „Bolestivé?
Gastroskopie sama o sobě obecně není bolestivá a nijak nebrání dýchání; ani provedení jakýchkoli biopsií není bolestivé, protože sliznice nemá žádné nervy, které by vnímaly bolest. Zejména při absenci sedace však vyšetření stále způsobuje určité nepohodlí, zejména při vdechování vzduchu do žaludku. sestup samotný gastroskop může způsobit určité napětí s pocitem tlaku na břicho, které může být někdy nepříjemné. Nejnepříjemnější část gastroskopie se však shoduje s tím, kdy musí být gastroskop při průchodu kabelem orálně „odeslán“ dolů jícen, protože dobrovolné polykání - které usnadňuje manévr a zároveň minimalizuje nepohodlí - je obecně spojeno s výskytem regurgitačního stimulu.
Vyšetření trvá přibližně 15–20 minut a lze jej prodloužit, pokud jsou pro neočekávané výsledky vyžadovány speciální intervence.V případě potřeby může být sedativní účinek antagonizován jiným lékem.
Na konci gastroskopie je možné na několik hodin cítit pocit otoku břicha, který spontánně zmizí. Lze si stěžovat i na jiné, obvykle mírné stížnosti, například chraplavý hlas.
Po gastroskopii
Na konci gastroskopie bude lékař informovat pacienta o výsledku vyšetření a poskytne přesné údaje o opatřeních, která je třeba provést.
Užívání sedativ během gastroskopie vyžaduje absolutně zdržet se řízení a obsluhy strojů do 24 hodin po vyšetření. Ze stejného důvodu v tomto časovém období pacient nebude muset podepisovat dokumenty s právní hodnotou nebo zapojte se do dalších činností, které vyžadují důležitý stav pozornosti a plnou přehlednost.
Asi po hodině gastroskopie, jakmile se znovu získá citlivost jazyka a patra a polykací reflex, bude pacient moci normálně jíst; lehké jídlo bez alkoholu a zbytek odpočinout dne byla provedena biopsie, pacient by se měl vyvarovat užívání teplého jídla, protože by se tím zvýšilo riziko krvácení.
Pokud se v následujících hodinách po gastroskopii objeví bolest břicha, závratě, nevolnost) nebo zaznamenáte eliminaci černé a měkké stolice, je důležité okamžitě kontaktovat lékaře nebo nejbližší nemocnici.
Co bylo řečeno, pokud byl pacient podroben sedaci, opakujeme nemožnost návratu domů osobním řízením auta, a to i při absenci necitlivosti a ospalosti.
Rizika a komplikace
Je gastroskopie nebezpečná?
Gastroskopie je bezpečný a široce testovaný test. Jen zřídka mohou nastat komplikace, z nichž nejčastější je perforace žaludku, ke které v průměru dochází jednou za tisíc případů. Riziko komplikací je zjevně větší v případě operativní gastroskopie (například s biopsiemi), zejména kvůli riziku krvácení nebo poranění (perforace), dále zvýhodněné konkrétními anatomickými podmínkami (stenóza jícnu, Zenkerův divertikl, novotvary). Jakékoli krvácení je obecně kontrolovatelné endoskopicky a jen ve velmi vzácných případech může vyžadovat chirurgický zákrok nebo transfuzi krve.
Přítomnost již existujících srdečních nebo plicních onemocnění může také zvýšit riziko komplikací. Riziko pneumonie sekundární po požití odsátého materiálu v dýchacích cestách a srdeční arytmie je omezené, ale není zanedbatelné. Další komplikace mohou souviset s typem sedace. Bližší informace o komplikacích lze vyžádat u endoskopisty.
Aby byl pacient chráněn před rizikem přenosu infekcí, veškeré příslušenství používané během gastroskopie je jednorázové nebo podrobené sterilizaci, se zvláštním důrazem na hygienu prostředí.

-cos-cause-e-trattamento.jpg)


.jpg)